Vous venez de mettre les pieds dans les tréfonds en construction de ControverSciences.
Introduction
Depuis les années 1950, une augmentation de la prévalence des allergies est observée dans les sociétés industrialisées, notamment pour l’asthme qui est aujourd’hui quatre fois supérieure à celle du milieu du 20ème siècle (Ring et al., 2001 ; Versini et al., 2015). La plupart des données épidémiologiques ont été collectées seulement après la seconde guerre mondiale ; en réalité, une épidémie de rhume de foins était déjà observée en 1870. Les allergies alimentaires sont quant à elles devenues un problème majeur seulement à partir de 1990 (Lambrecht & Hammad, 2017). Par ailleurs, la prévalence des maladies autoimmunes a elle aussi explosé dans les pays développés (Okada et al., 2010 ; Rook, 2011 ; Bach, 2018).
Cette “épidémie allergique”, comme elle est appelée par les scientifiques et les médias, est considérée comme la “seconde transition épidémiologique” par Armelagos et al. (1999). Elle fait suite à la première transition épidémiologique, survenue au néolithique lors du regroupement et de la sédentarisation des hommes, qui ont favorisé l’émergence de maladies infectieuses. Désormais, les maladies infectieuses ayant été contrôlées ou éradiquées dans les pays développés, ces maladies chroniques et non contagieuses sont devenues une des premières causes de morbidité. L’identification de l'origine de cette transition et des perspectives thérapeutiques pour la prévention des allergies et maladies autoimmunes est donc un grand défi de santé publique contemporain.
En 1976, Gerrard et al. suggéraient que les allergies étaient le prix payé par les individus pour l’absence de maladies virales, bactériennes et helminthiques. Ce n’est qu’en 1989 que Strachan suggère l’augmentation des standards d’hygiene comme responsable de l’augmentation en prévalence des symptômes allergiques, en mettant l’accent sur l’importance des infections lors de l’enfance dans l’entrave des allergies. Cette théorie sera supportée par Illy et al. en 2001 et par Smits et al. en 2016.
“L’hypothèse de l’hygiène” est actuellement remise en question, étoffée ou remplacée grâce aux progrès de la science. Dans notre synthèse, nous confronterons les différents éléments qui y contribuent.
Développement
Le traitement et la prévention des allergies et des maladies autoimmunes constituent aujourd’hui une nécessité en raison de leur impact sur la santé et notre système de soins. Les principales formes d’allergies sont l’asthme, les allergies alimentaires, le rhume des foins, et l’eczéma. Les maladies auto immunes considérés dans ces études sont entre autres la sclérose en plaques, les maladies gastro-intestinales (colite ulcéreuse et maladie de Crohn), et le diabète de type 1 (Okada et al., 2010 ; Rook, 2011 ; Bach, 2018).
Selon les pathologies, la vie des patients est plus ou moins impactée, allant des symptômes bénins (eczéma) à des maladies chroniques graves (sclérose en plaque).
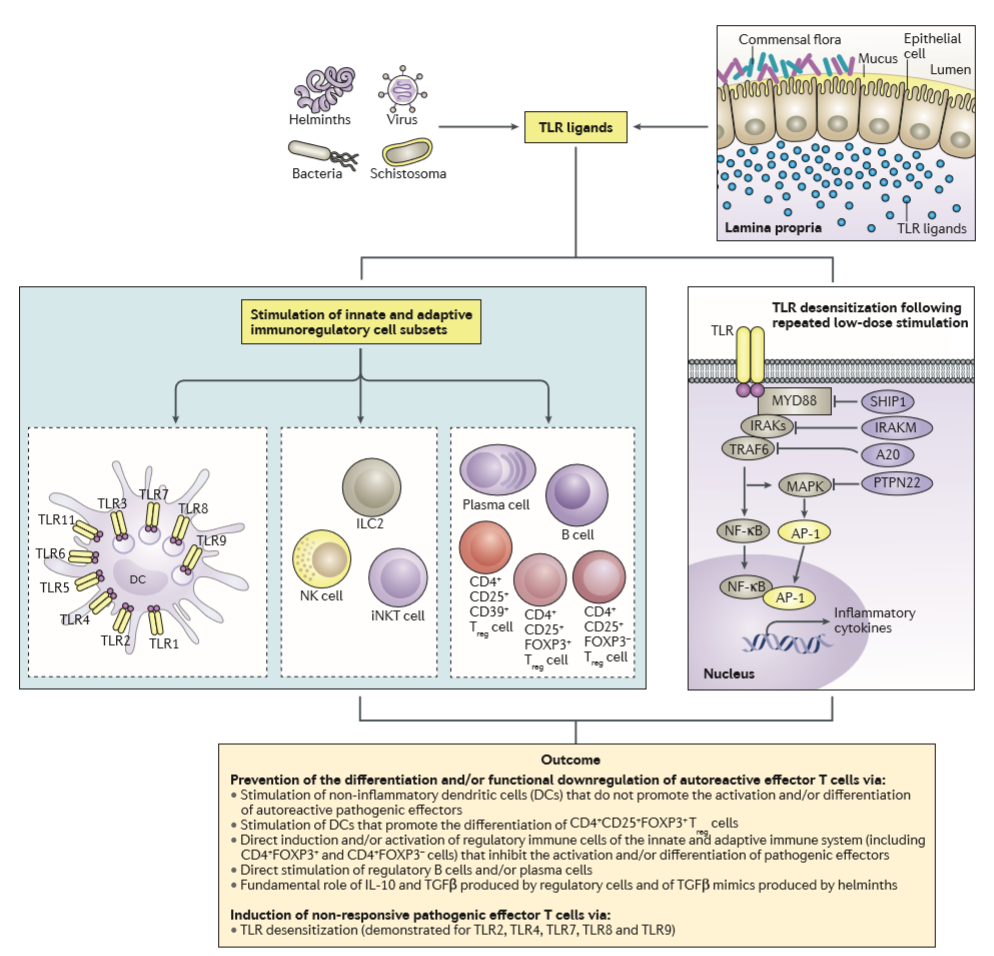
La théorie hygiéniste, exposée plus haut, donne une explication quant à l’augmentation de la prévalence des maladies allergiques et auto-immunes. Dans une grande étude d’Heinrich et al. en 2002, des différences significatives de prévalence des allergies ont été trouvées entre habitants d’ex-Allemagne de l’Est et ex-Allemagne de l’Ouest. Puisque les deux régions sont proches, une explication génétique est peu probable. En revanche, la différenciation des standards d’hygiène entre les deux pays est cohérente avec l’hypothèse hygiéniste : les parasites helminthiques étaient par exemple bien plus communs dans l’Est que dans l’Ouest.
Pourtant, il ne semble pas que ce soient simplement des standards de santé publique élevés dans leur globalité qui mènent à une augmentation des allergies.
De nombreuses études ont permis d’établir que les prévalences de ces pathologies étaient moindres dans les pays ou les maladies infectieuses sont plus courantes, et notamment dans les zones où les infections à helminthes sont fréquentes (Cooper et al., 2007).
Les helminthes sont un groupe qui comporte des parasites de mammifères et notamment de l’homme. On pense que les helminthes ont longtemps co-évolué avec l’Homme et étaient déjà présent chez son ancêtre (Armelagos et al., 1999). Leur absence est donc suspectée d’être à l’origine d’un dérèglement du système immunitaire.
Certaines observations vont cependant à l’encontre de la théorie de l’hygiène. Cooper et al. suggèrent en 2007 que l’infection par des helminthes joue un rôle protecteur dans les zones de fortes prévalence seulement (plus de 50% de la population infectée) et que l’inverse se produit dans les zones de faible prévalence (moins de 10% de la population infectée). Par ailleurs, des symptômes d’allergie sont observés lors de l’infection pas des helminthes mais tendent à disparaître au cours de l’infection, ce qui va dans la sens de mécanismes communs et d’une régulation du système immunitaire pas les helminthes.
Ce qui a permis de lier les allergies et les maladies auto-immunes aux infections par les helminthes a été les études épidémiologiques, qui montrent une répartition en miroir des zones de forte endémies et de forte prévalence d’allergies (Okada et al., 2010), puis la similarité des mécanismes immunitaires impliqués. En effet, les allergies comme les infections par des helminthes causent notamment des taux élevés d’IgE dans le sérum (Armelagos et al., 1999).
Ainsi, une théorie alternative à l’hypothèse hygiéniste a été proposée : la théorie des “Vieux Amis” (Rook et al., 2013). Cette théorie propose que l’humain a du coévoluer au cours de son histoire avec certains microorganismes (bénéfiques ou non) et avec des parasites, car ces derniers étaient très communs et difficilement évitables. Cette coévolution est passée par un calibrage de nos réactions immunitaires sur un environnement biotique infesté. Cet environnement biotique est désormais disparu dans les sociétés industrielles : notre système immunitaire peut ainsi être devenu maladapté à l’absence des ces espèces bactériennes et parasites, qu’on appelle les “Vieux Amis”. Les helminthes susnommés sont un très bon exemple de Vieux Amis (Versini et al., 2015). Le microbiote humain ferait également partie des Vieux Amis : sa composition est altérée et appauvrie par les habitudes alimentaires dans les pays industrialisés, et par certaines pratiques comme l’accouchement par césarienne, qui n’existaient pas pour la majorité de notre histoire évolutive (Bloomfield et al., 2016). Ce ne serait donc pas l’augmentation des standards d’hygiènes eux-mêmes qui seraient la source des “épidémies d’allergies”, mais plus spécifiquement la disparition d’espèces clés avec lesquelles notre système immunitaire aurait évolué (Rook et al., 2013).
D’autres explications d’une nature distincte ont également été proposées pour expliquer l’augmentation de prévalence des allergies. Ces hypothèses peuvent soit se construire en opposition aux autres théories, soit ou en complémentarité.
Tout d’abord, il a été montré que les changements associés à un mode de vie occidental (peu d'activité physique et un régime pauvre en fibres et riche en sucres/graisses menant à de l'obésité, l'exposition à des allergènes par les acariens et cafards) influencent la composition et la diversité du microbiome intestinal, nasal et épithélial. Bien souvent, le degré global de diversité du microbiome en est réduite. Il existe également des preuves de l’implication du mode d’allaitement, de l’importance des fibres dans le régime alimentaire de la mère et de l’enfant, du mode d’accouchement, de la présence d’animaux domestiques au cours de l’enfance et de l’ordre de fraternité dans la famille (Lambrecht & Hammad, 2017 ; Alexandre Silva et al., 2018). Bloomfield et al. (2016) ajoutent que l’utilisation excessive d’antibiotiques ont eu un effet néfaste sur le contenu et la diversité du microbiome humain.
En ce qui concerne les allergies, la pollution de l’air apparaît comme un facteur de risque non négligeable : Les résultats des fameuses enquêtes menées en Allemagne de l’Est et de l’Ouest pourraient aussi être également expliquées, plutôt que par l’hypothèse hygiéniste, par la nature différente des pollutions dans l’Est et dans l’Ouest : les substances polluantes dans l’Est étaient surtout des particules de large diamètre issues des industries, alors que celles de l’Ouest étaient plutôt des particules fines issues notamment du trafic routier. Cette hypothèse est confirmée par de nombreuses études, et les effets des particules fines sur les allergies chez les enfants est établie (Pénard-Morand et al., 2010 ; Bowatte et al., 2015). Les expériences menées sur des souris par Majd et Chehregani en 2004 montrent également que les polluants renforceraient l’allergénicité des pollens, et proposent que le dysfonctionnement du système immunitaire est dû à un temps trop court d’adaptation par rapport aux changements environnementaux rapides.
Conclusion
L’augmentation de la prévalence des allergies et des maladies auto-immunes semble accompagner systématiquement le développement économique (Okada et al., 2010). Elle est particulièrement marquée dans les pays développés, particulièrement en zone urbaine, mais aussi dans les pays en développement, dans les catégories sociales supérieures (Armelagos et al., 1999).
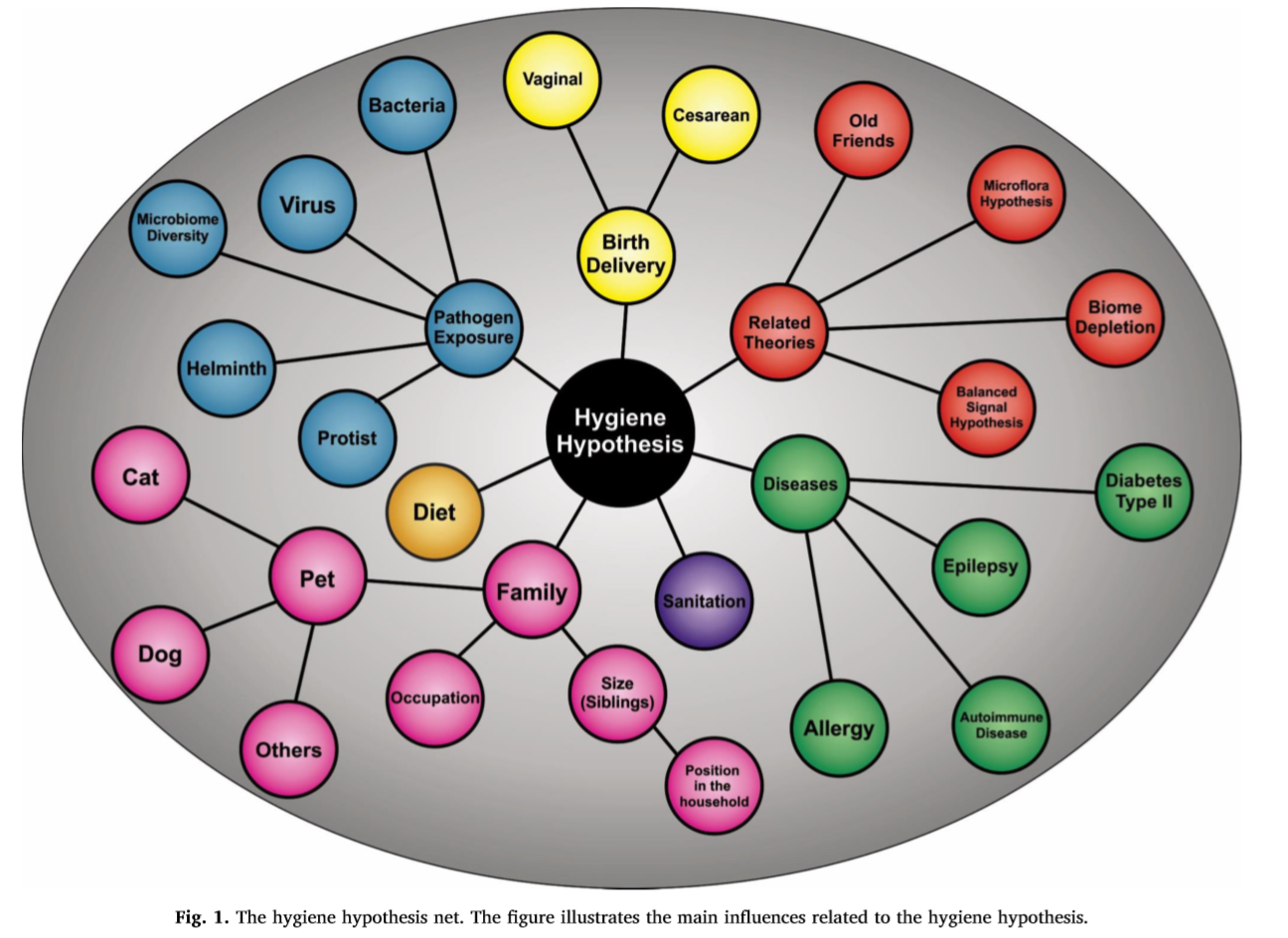
La théorie de l’hygiène initiée par les travaux de Strachan en 1989 n’est pas assez complexe pour expliquer l’augmentation drastique de la prévalence des allergies et des maladies auto-immunes à elle seule. Bien qu’elle ne soit pas à rejeter complètement, il est nécessaire d’y intégrer d’autres facteurs. Ce compromis peut être représenté sous la forme du “hygiene hypothesis net” d’Alexandre-Silva et al., proposé en 2018, qui illustre le réseau de facteurs qui influencent le développement d’allergies et de maladies auto-immunes.
L’idée qu’une hygiène excessive soit la cause d’allergies (comme est parfois interprétée cette hypothèse) n’est plus supportée par les données récentes. La théorie des “Vieux Amis” présente une nouvelle approche de l’importance de certains microorganismes et parasites dans la maturation du SI, plus précise quant à l’importance des contacts avec les antigènes et de la constitution du microbiote dès la naissance (Bloomfield et al., 2016). L'influence de la pollution atmosphérique est une hypothèse alternative, attribuant l'augmentation de prévalence des allergies à la présence de certaines substances dans l'air, notamment les particules fines, qui augmenteraient la sensibilité aux allergènes (Bowatte et al., 2015 ; Pénard-Morand et al., 2010), et potentialiserait l'effet des pollens sur nos réactions allergiques (Majd & Chehregani, 2004).
D’un point de vue préventif, une réduction du risque d’allergies pourrait être réalisée par un changement de style de vie, associé à de meilleures habitudes alimentaires et une consommation d’antibiotiques réduite. L’encouragement des accouchements par voies naturelles, des interactions physique avec d’autres personnes et une pratique sportive en extérieur pourraient aussi être efficaces. En outre, une réduction de l’exposition à la pollution pourrait également prévenir le développement de l’asthme et d’autres symptômes d’allergies.
L’hygiène ciblée pourrait également maximiser la protection contre l’exposition aux pathogènes, tout en minimisant les perturbations du microbiome humain et la propagation des microbes essentiels entre les membres d’une même famille (Bloomfield et al., 2016)
En termes de solutions curatives, l’utilisation d’helminthes ou d’autres pathogènes est envisagée pour traiter les maladies auto-immunes (Versini et al., 2015 ; Alexandre-Silva et al., 2018). Il serait possible d’utiliser seulement des antigènes de certains agents infectieux pour garantir l’innocuité du traitement (Alexandre Silva et al., 2018).
Par ailleurs, la piste de la greffe de microbiote se développe, car il apparaît que son rôle est central dans de nombreux aspects de la santé humaine, au niveau physique et mental (Alexandre-Silva et al., ; Bach, 2018).
Ces pratiques doivent être les objectifs de santé publique pour lutter contre les allergies et les maladies auto-immunes.
Dernière modification il y a plus de 7 ans.
L'hypothèse de l'hygiène dans l'autoimmunité : rôle des pathogènes et commensaux
The hygiene hypothesis in autoimmunity: the role of pathogens and commensals
Jean-François Bach
L'hypothèse de l'hygiène d'un coup d’œil : expositions précoces, mécanismes immuns et nouvelles thérapies
The hygiene hypothesis at a glance: Early exposures, immune mechanism and novel therapies
Gabriel M.Alexandre-Silva, Pablo A.Brito-Souza, Ana C.S. Oliveira, Felipe A. Cerni, Umberto Zottich, Manuela B. Pucca
L'immunologie de l'épidémie d'allergie et l'hypothèse d'hygiène.
The immunology of the allergy epidemic and the hygiene hypothesis
Bart N Lambrecht, Hamida Hammad
Allergies alimentaires : la prévalence augmente-t-elle vraiment ?
Food allergy: is prevalence increasing?
Mimi L. K. Tang, Raymond J. Mullins
Abandonner la théorie hygiéniste: nouvelles perspectives sur les maladies allergiques, le microbiome humain, la prévention des maladies infectieuses et le rôle de l'hygiène ciblée
Time to abandon the hygiene hypothesis: new perspectives on allergic disease, the human microbiome, infectious disease prevention and the role of targeted hygiene
Sally F Bloomfield, Graham AW Rook, Elizabeth A Scott, Fergus Shanahan, Rosalind Stanwell-Smith, Paul Turner
Comprendre l'hypothèse hygiéniste chez les helminthes et l'autoimmunité : Origine, pathophysiologie, et applications cliniques
Unraveling the Hygiene Hypothesis of helminthes and autoimmunity: origins, pathophysiology, and clinical applications
Mathilde Versini, Pierre-Yves Jeandel, Tomer Bashi, Giorgia Bizzaro, Miri Blank, Yehuda Shoenfeld
Influence de l'exposition à la pollution de l'air liée à la circulation routière sur l'asthme et les allergies : revue systématique et méta-analyse de cohortes de naissance.
The influence of childhood traffic-related air pollution exposure on asthma, allergy and sensitization: a systematic review and a meta-analysis of birth cohort studies
G. Bowatte, C. Lodge, A. J. Lowe, B. Erbas, J. Perret, M. J. Abramson, M. Matheson & S. C. Dharmage
Biodiversité environnementale, microbiote humain, et les allergies sont liées
Environmental biodiversity, human microbiota, and allergy are interrelated
I. Hanski, L. von Hertzen, N. Fyhrquist, K. Koskinen, K. Torppa, T. Laatikainen, P. Karisola, P. Auvinen, L. Paulin, M. J. Makela, E. Vartiainen, T. U. Kosunen, H. Alenius, T. Haahtela
hypothèse hygiéniste et maladies autoimmunes
Hygiene Hypothesis and Autoimmune Diseases
Graham A. W. Rook
Allergies chez les enfants en zone urbaine et exposition de long terme à la pollution de l'air à proximité.
Long-term exposure to close-proximity air pollution and asthma and allergies in urban children
C. Penard-Morand, C. Raherison, D. Charpin, C. Kopferschmitt, F. Lavaud, D. Caillaud, I. Annesi-maesano
La théorie de l'hygiène pour les maladies autoimmunes et allergiques : une mise à jour.
The ‘hygiene hypothesis’ for autoimmune and allergic diseases: an update
H. Okada, C. Kuhn, H. Feillet, J.-F. Bach
Allergies humaines et infections par géohelminthes : revue de la littérature et proposition d'un modèle conceptuel pour guider les investigations de possibles associations causales
Human allergy and geohelminth infections: a review of the literature and a proposed conceptual model to guide the investigation of possible causal associations
P. J. Cooper, M. L. Barreto and L. C. Rodrigues
Les effets de la pollution atmosphérique sur les structures, protéines, et sur l'allergénicité des grains de pollen.
The Effects of Air Pollution on Structures, Proteins and Allergenicity of Pollen Grains
Ahmad Majd, Abdolkarim Chehregani, Mostafa Moin, Mansour Gholami, Shigekatsu Kohno, Takeshi Nabe, M.A. Shariatzade
Tendances de prévalences de maladies atopiques et de sensibilisation chez les enfants en Allemagne de l'Est.
Trends in prevalence of atopic diseases and allergic sensitization in children in Eastern Germany
J. Heinrich, B. Hoelscher, C. Frye, I. Meyer, M. Wjst, H-E. Wichmann
Pourquoi les allergies sont-elles de plus en plus communes ?
Why are allergies increasing?
Johannes Ring, Ursula Krämer, Torsten Schäfer, Heidrun Behrendt
L'évolution des maladies humaines et l'augmentation des allergies : transitions épidémiologiques.
The evolution of human disease and the rise of allergy: Epidemiological transitions
George J. Armelagos, Kathleen Barnes
Rhume des foins, hygiène et taille des ménages
Hay fever, hygiene, and household size.
David P. Strachan
Epidémiologie des maladies allergiques : Sont-elles vraiment en pleine augmentation ?
Epidemiology of the Allergic Diseases: Are They Really on the Increase?
Brunello Wüthrich
La théorie hygiéniste explique-t-elle vraiment l'augmentation de la prévalence d'allergies et de maladie auto-immune dans le monde moderne ?
La prévalence des allergies et des maladies auto-immunes dans les pays développés a augmenté depuis l’industrialisation et l’amélioration du niveau de vie. Ce phénomène est concomitant avec la diminution des maladies infectieuses, et l’artificialisation du mode de vie. Ces observations ont donné lieu à l’hypothèse de l’hygiène, qui explique l’augmentation des allergies puis qui a été étendue aux maladies auto-immune. L’hypothèse de l’hygiène propose la moindre expositions aux pathogènes (et aux antigènes de manière générale) comme explication du développement accru d’allergies. Cette hypothèse est soutenue par la corrélation épidémiologique entre la prévalence d’allergies inversement proportionnelle à l’infection par des helminthes, notamment. De plus, il a été observé que certains mécanismes immunitaires sont communs entre les infections parasitaires et les allergies.
Publiée il y a plus de 7 ans par L. Simon.Cette hypothèse depuis sa création a été complétée puis remise en cause, et remplacée par d’autres concepts comme la théorie des “vieux amis”, qui explique l’importance de la stimulation du système immunitaire par des antigènes dans l’enfance. L’hypothèse de l’hygiène n’est cependant pas à écarter complètement, car soutenue par de nombreuses études, mais à nuancer et préciser.
Parmi les facteurs qui seraient à prendre en considération, on compte par exemple l’exposition à la pollution, la méthode d’accouchement et l’alimentation à la naissance et au cours de la vie. L’aseptisation du milieu de vie ne serait qu’une composante du réseau d’influences.
Il actuellement primordial de comprendre l’émergence des pathologies chroniques non-contagieuses, en raison de leur impact sur les population. Connaître l’origine de ces “épidémies” pourrait permettre de les amoindrir ou de les traiter. Il est ici question de savoir dans quelle mesure cette hypothèse peut être conservée, dans l’optique de contrôler l’explosion de ces pathologies.
Dernière modification il y a plus de 7 ans.